Pilule ou prévention ?
En faveur des deux
« Que ton aliment soit ton médicament » est un adage répandu depuis des siècles. Notre désir de solutions « naturelles » à nos problèmes de santé peut-il être concilié avec une application réfléchie de la pharmacologie moderne ?
Personne ne doute de la nécessité des médicaments sur ordonnance. Enfin, presque personne. Certains estiment en effet que le corps humain est une telle merveille que le fait de ne pas le préserver dans l’état le plus naturel possible constitue notre plus grande erreur, voire une cause de maladie.
Dans leurs formes les plus extrêmes, les partisans du tout-naturel peuvent devenir des cibles faciles. Elizabeth Nolan Brown, rédactrice en chef adjointe du magazine Reason, tourne en dérision les figures du mouvement actuel de santé naturelle en les décrivant comme des « adeptes de régimes hyper-protéinés, des épouses traditionnelles buvant du lait cru, des passionnées d’alimentation obsédées par les toxines, des mères antivaccins sur Instagram, des vloggeuses beauté promouvant le suif, et toutes sortes d’adeptes du corps comme temple [qui] vendent de nouvelles solutions, proposent de nouveaux boucs émissaires et offrent […] de nouvelles conceptions de ce que signifie vivre vertueusement ». Certains critiques de la médecine moderne vont encore plus loin, affirmant que les germes n’existent pas réellement ; selon eux, les maladies ne seraient pas causées par l’invasion de microbes extérieurs, mais par des déséquilibres internes.
Ulric Williams (1890–1971), partisan d’un système de santé alternatif appelé « thérapie du terrain », affirmait avec force qu’une alimentation adéquate (entre autres saines habitudes de vie) constituait le meilleur remède, plutôt que les médicaments. « Pendant trop longtemps, nous avons pensé comme des idiots, mangé comme des insensés et agi comme des fripons ; puis nous avons avalé des poisons ou nous nous sommes fait enlever des parties de nos corps dans l’espoir de nous débarrasser des conséquences. »
C’est une observation frappante — et Williams n’avait pas tort sur un point : notre mode de vie compte énormément. Mais la question n’est pas de choisir entre la nature et la science. Il s’agit plutôt de savoir comment tirer parti des deux avec sagesse.
Malheureusement, comme dans de nombreux domaines où se manifestent les préoccupations et les opinions humaines, notre réflexion sur la santé tend à se polariser. Devons-nous suivre exclusivement la voie de la médicalisation — en cherchant une pilule pour chaque mal tout en négligeant notre manière de vivre, de penser et de nous alimenter ? Ou devons-nous basculer vers l’extrême opposé : rejeter les traitements médicaux comme étant contre nature et plus toxiques que bénéfiques ? Où se situe la complémentarité, ce juste équilibre où l’usage approprié de la médecine et une bonne compréhension de la capacité du corps à prévenir la maladie et à favoriser sa propre guérison se rejoignent ?
Le modèle biomédical
Le corps est une merveille. Pourtant, la plupart des gens accueillent favorablement et adoptent les interventions de la médecine moderne ainsi que les principes établis qui sous-tendent les antibiotiques, des vaccins et d’autres médicaments. Ces traitements sont efficaces pour deux raisons principales. Premièrement, la théorie des germes est valide. Pasteur avait raison : il faut éviter les eaux contaminées par les eaux usées. L’eau potable est essentielle. Deuxièmement, nous avons acquis une compréhension approfondie du fonctionnement chimique du corps.
Le modèle biomédical de la santé est celui-ci : découvrir la physiologie des maladies et mettre au point des médicaments capables d’atténuer ou de corriger des dysfonctionnements précis. Cette approche nous a largement servi. Après tout, nous vivons aujourd’hui plus longtemps qu’à n’importe quelle autre époque de l’histoire documentée, et cela s’explique en grande partie par la maîtrise des infections et la réduction d’autres maladies grâce aux traitements médicamenteux.
Mais ce modèle n’est pas parfait. Les comportements préventifs ont eux aussi contribué à allonger l’espérance de vie et à améliorer la santé. Ainsi, si la théorie microbienne explique bien les infections, notre mode de vie, notre alimentation et l’environnement auquel nous sommes exposés comptent également ; il ne s’agit pas de l’un ou de l’autre, mais bien de l’un et de l’autre. S’il y a un travers dans la médecine moderne, c’est sa tendance à attribuer des causes uniques et à prescrire des solutions uniques à des affections complexes. Le spécialiste des sciences du comportement Evan G. Pattishall (1921–2003) l’exprimait ainsi : « Nous semblons agir avec l’espoir aveugle qu’il nous sera possible de comprendre l’être humain à condition d’en isoler les plus petites composantes. Nous nous sommes contentés de comprendre la mécanique plutôt que le processus ; la variable unique plutôt que la multiplicité des variables ; les parties isolées plutôt que le tout intégré ; l’insignifiance plutôt que le sens. »
Le problème, en général, n’est pas que les médicaments ne fonctionnent pas, mais que la manière dont ils sont mis au point, testés et administrés peut parfois miner la confiance du public à leur endroit. La science n’est pas un débat où l’hypothèse la plus séduisante l’emporte ; sa fiabilité et sa crédibilité reposent sur les données. Cela ne signifie pas pour autant que la science et les scientifiques ne commettent jamais d’erreurs. Et parce que le développement pharmaceutique est aussi une activité économique, les impératifs de profit et de marché peuvent fausser les données ou leur interprétation.
Jerry Avorn est professeur de médecine au Brigham and Women’s Hospital de Harvard. En 1998, il a fondé la Division de pharmacoépidémiologie et pharmacoéconomie afin d’améliorer notre compréhension de l’efficacité des médicaments, de leur nécessité, de leurs effets secondaires et de leur coût. Dans Rethinking Medications : Truth, Power, and the Drugs You Take (Repenser les médicaments : vérité, pouvoir et les médicaments que l’on prend) il observe que, si nous avons acquis une connaissance extraordinaire de la biologie des maladies, nous n’avons pas toujours su traduire efficacement ces avancées dans la pratique : « Nos remarquables victoires scientifiques ne se sont pas accompagnées de progrès comparables dans la transmission de ces découvertes à ceux qui en ont besoin, ni d’efforts suffisants pour garantir l’efficacité, l’innocuité et l’accessibilité financière des médicaments que les gens prennent. »
Avorn explique que la pharmacoépidémiologie étudie « ce qui fonctionne et ce qui déraille après que les molécules ont quitté le laboratoire et entreprennent leur voyage dans le corps humain. Parfois, le parcours est rapide, direct et conduit à d’excellents résultats. Mais il arrive aussi qu’il prenne des tournants inattendus pouvant déboucher sur des conséquences désastreuses. » Ainsi, quelle que soit la société dans laquelle nous vivons, son analyse concerne directement toute personne qui prend ou prescrit un médicament, ou qui se soucie de quelqu’un qui en prend, ainsi que pour quiconque paie des impôts ou des cotisations d’assurance-maladie ».
« Il y a ici une dualité, et non une fausse dichotomie. Ce n’est pas simplement le mode de vie ou les médicaments. C’est le mode de vie pour tout le monde, et pour ceux qui en tirent bénéfice — les personnes à haut risque, celles qui ont besoin d’une couche de protection supplémentaire — les médicaments sont assurément une option. »
Comme le suggère Avorn, « comprendre ce parcours peut éclairer les médicaments que l’on devrait prendre, ceux que l’on pourrait vouloir remettre en question, et ce qui doit se passer dans le cabinet du médecin ».
Une étape importante de ce parcours réside dans la recherche qui sous-tend l’invention et le développement mêmes du médicament. Un aspect préoccupant du développement pharmaceutique tient au fait que les entreprises sont autorisées à concevoir et à mener elles-mêmes leurs essais d’efficacité. Des résultats incompatibles avec leurs objectifs de recherche ou de commercialisation peuvent parfois être dissimulés. De telles pratiques sapent la confiance, non seulement dans les médicaments, mais dans la médecine elle-même. (Voir « L’industrie du médicament » ci-dessous.)
Reconnaître que des erreurs se produisent — même graves, voire illégales — ne signifie pas que nous devions perdre de vue la valeur fondamentale des médicaments ni les bases biologiques sur lesquelles ils reposent. D’autres modèles de soins, comme la thérapie du terrain, poursuivent des objectifs louables et offrent certains éclairages utiles (comme la nécessité de prendre soin de son corps), mais le raisonnement qui les sous-tend peut, dans certains cas, manquer d’assise scientifique.
Une observation erronée
Dans la thérapie du terrain, née en France au XIXe siècle en contrepoint des travaux de Louis Pasteur, les bactéries et les virus sont considérés comme des symptômes plutôt que comme des causes : on estimait qu’ils se formaient et se développaient à l’intérieur du corps à la suite de la maladie. Dans cette perspective, la manière dont nous menons notre vie et traitons notre corps — le terrain — revêt une importance capitale. Mais si, dans cette vision, les bactéries extérieures sont inoffensives, cela signifie-t-il pour autant qu’il serait sans danger de se baigner dans des rivières contaminées par des eaux usées ?
La thérapie du terrain paraît très séduisante si l’on s’en tient à son objectif : un organisme en équilibre et en bonne santé. Mais lorsqu’on examine plus attentivement la théorie du terrain, on découvre des fondements fragiles qui n’étayent pas réellement ses explications ni ses enseignements.
Cette théorie a pris forme lorsque Pierre Antoine Béchamp a proposé sa propre théorie de la maladie. À l’époque, on savait déjà que les bactéries et les champignons étaient associés à la fermentation et à la putréfaction, mais l’origine de ces microbes faisait encore débat. Béchamp a alors avancé l’idée de particules jusque-là inconnues, qu’il a appelées microzymas, et qu’il considérait comme l’essence indestructible de la vie. « Ils fonctionnent dans chaque cellule, chaque organe et chaque système anatomique, naturellement, chimiquement et physiologiquement pour eux-mêmes, tout en conservant leur individualité », écrivait-il. Il croyait que ces particules correspondaient aux éléments visibles sous forme de « pointillés » dans les schémas cellulaires de son époque. Aujourd’hui, nous décririons cela comme le cytoplasme de la cellule — le milieu fluide et les structures que nous reconnaissons désormais comme des composants cellulaires ordinaires, tels que les ribosomes, les vacuoles et autres éléments du même ordre.
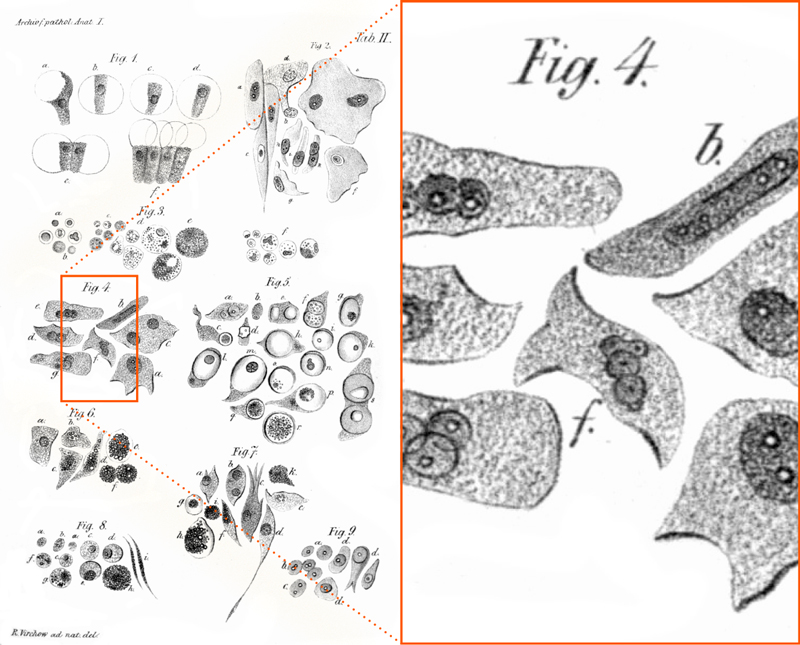
Ce dessin représentant différents types de cellules (à gauche) illustre l'état des connaissances en 1847. Les microscopes avaient alors une faible résolution et l'analyse photographique n'existait pas. Ce que nous appelons aujourd'hui le cytoplasme était dessiné sous forme de mystérieux granules (voir l'agrandissement à droite). Béchamp croyait à tort que ces pointillés révélaient le secret de la vie : les microzymas, porteurs de vie.
Source : Wikimedia Commons
Béchamp croyait que les microzymas dirigeaient la fabrication des protéines ainsi que celle de la cellule elle-même. Lorsque l’organisme était perturbé, soutenait-il, les microzymas se déréglaient et évoluaient en bactéries, lesquelles produisaient alors l’état pathologique. Il en concluait donc que « la cause de notre état maladif se trouve toujours en nous-mêmes. Les causes extérieures ne contribuent au développement de l’affection, et par conséquent de la maladie, que parce qu’elles ont provoqué une certaine modification matérielle du milieu dans lequel vivent les particules ultimes de la matière organisée qui nous constitue — à savoir les microzymas ».
« Les personnes dont le système [les fonctions corporelles] est sain sont naturellement immunisées ; mais les germes de la maladie, apparus chez les individus malsains, peuvent propager la maladie à tous ceux que de mauvaises habitudes de vie ont rendus vulnérables. »
Près de deux siècles plus tard, nous savons que ce récit est faux — ingénieux et fascinant, certes, mais erroné. La mise au point des antibiotiques, par exemple, a sauvé d’innombrables vies ; elle n’a pas constitué une menace pour l’organisme. Pourtant, l’hygiéniste naturiste Herbert Shelton (1885–1985) a proposé un schéma thérapeutique alternatif appelé Natural Hygiene (« hygiène naturelle »). Affirmant que « toute médecine est un poison », Shelton soutenait que c’était l’altération de la pureté du corps qui conduisait à la maladie. « Quel est le véritable objectif du mouvement hygiéniste ? […] L’hygiène doit détruire, jusqu’à la racine, tout le système des drogues et donner aux gens un système de soin du corps et de l’esprit fondé sur les lois de la nature. »
Ces idées, ainsi que des versions plus modernes, continuent de proliférer en ligne. L’un des promoteurs de conseils et de compléments inspirés de la thérapie du terrain a d’ailleurs été sanctionné en 2020 par la Food and Drug Administration (FDA) des États-Unis pour avoir proposé des remèdes non orthodoxes contre la COVID-19. La FDA l’a averti de « revoir toutes les autres allégations concernant [ses] produits et services et de cesser immédiatement toute affirmation qui n’est pas étayée par des preuves scientifiques compétentes et fiables ». Nous aurions tous intérêt à faire de même face aux promesses médicamenteuses extravagantes, qu’elles viennent d’Internet ou d’un cabinet médical. L’attrait des remèdes naturels est compréhensible. Mais si la quête du naturel en vient à rejeter purement et simplement les preuves, elle cesse d’être réparatrice pour devenir téméraire.
Cela dit, il existe bel et bien des traitements et des remèdes naturels scientifiquement fondés. Et lorsqu’ils sont prescrits par des praticiens dûment agréés, ils peuvent être d’une grande valeur, tout comme une prise en charge personnelle éclairée. Nos corps sont « une création merveilleuse » (Psaume 139 : 14), dotés d’une réelle résilience face à la maladie — une résilience toutefois nettement amoindrie lorsqu’ils sont soumis à une mauvaise alimentation, au stress mental et aux polluants environnementaux.

Complémentarité
Certains font encore écho aujourd’hui à l’avertissement formulé par Pattishall il y a plusieurs décennies. Le simple fait de trouver un médicament capable de modifier un biomarqueur — par exemple un inhibiteur de l’ECA pour faire baisser la tension artérielle — ne va pas au cœur du problème : pourquoi la tension est-elle élevée au départ ? Si la médecine fonctionnait encore selon ce seul paradigme, les critiques auraient raison. Mais la communauté médicale a rectifié sa trajectoire. Il est désormais clair que les deux approches peuvent être utiles : une thérapie centrée sur le médicament, d’une part, et des changements comportementaux s’attaquant aux causes profondes, d’autre part. Nous avons beaucoup progressé dans la compréhension du « tout intégré » et de son lien avec la santé. Très peu de médecins aujourd’hui diraient : « Prenez simplement cette pilule et rappelez-moi demain matin », comme si cela résumait à lui seul l’entretien de la santé.
Comme le souligne un rapport de recherche, « à la suite de la prise de conscience croissante de l’importance du mode de vie dans la prévention des maladies, nous assistons aujourd’hui à une renaissance de la nutrition — et plus largement du mode de vie — également dans la prise en charge des maladies. Dans ce contexte, la prise en charge ne comprend pas seulement des interventions sur le mode de vie visant à améliorer l’état de santé général et le bien-être des patients, mais aussi des stratégies nutritionnelles destinées à stabiliser, voire à “inverser”, le processus pathologique lui-même ».
S’il fallait encore une autorité pour valider l’idée que l’alimentation peut constituer une forme de médecine, la communauté médicale répondrait par l’affirmative. Ce que nous choisissons de consommer, tant sur le plan mental que physique, joue un rôle essentiel dans notre bien-être global. Mais cette vérité n’annule en rien la valeur de la pharmacologie.
« Il y a ici une dualité, et non une fausse dichotomie. Ce n’est pas simplement le mode de vie ou les médicaments. C’est le mode de vie pour tout le monde, et pour ceux qui en tirent bénéfice — les personnes à haut risque, celles qui ont besoin d’une couche de protection supplémentaire — les médicaments sont assurément une option. »
Il existe bien un terrain d’entente ; dans la pratique, toutefois, il peut s’avérer difficile à trouver, tant les frictions entre le camp naturopathe anti-médicaments et ceux qui s’alignent sur l’approche pharmaceutique sont vives. Dans Super Agers : An Evidence-Based Approach to Longevity (Super-âgés : une approche fondée sur les preuves de la longévité), par exemple, le cardiologue Eric Topol examine les multiples variables du style de vie en lien avec nos maladies. Topol est directeur du département de médecine translationnelle à Scripps Research. La médecine translationnelle s’intéresse à la manière d’appliquer les données et les découvertes médicales à la prise en charge des patients.
« Lorsque nous parlons de “ style de vie sain ”, cela renvoie généralement à l’alimentation, à l’exercice, au sommeil, ainsi qu’à la consommation d’alcool, de café et de tabac », écrit Topol. Mais comme les facteurs qui influent sur notre santé vont bien au-delà de ces éléments courants, il propose d’élargir cette définition : « Ma définition, beaucoup plus large, du lifestyle+ inclut aussi les conditions environnementales, telles que l’exposition à des toxines — notamment la pollution de l’air, les microplastiques et les “produits chimiques éternels” — ainsi que le statut socioéconomique, la solitude et l’isolement social. »
Il ne fait aucun doute que tous ces facteurs contribuent de manière importante à notre état de santé — une liste que les partisans de la thérapie du terrain reconnaîtraient eux aussi comme composée de perturbateurs majeurs de l’équilibre du corps. Notre objectif demeure d’éviter les infections à court terme et, à mesure que nous vivons plus longtemps, de réduire le poids des maladies liées au vieillissement : cancers, diabète, affections cardiovasculaires et déclin neurodégénératif. Dans bien des cas, l’intervention appropriée — qu’il s’agisse d’un médicament, d’une thérapie naturelle scientifiquement fondée ou d’un changement d’habitudes de vie — peut prolonger la vie, voire la sauver.
« La plupart des gens, franchement, ne sont pas motivés tant qu’ils n’ont pas un objectif clair : ne pas contracter telle maladie, et savoir que telle mesure peut les y aider », explique Topol. Cet objectif peut consister en une amélioration importante d’un biomarqueur donné — pression artérielle, LDL, CRP ou fréquence cardiaque — signalant un risque à venir. « Et nous aurons recours à d’autres aides, pas seulement au style de vie », ajoute-t-il. Le supermarché, la pharmacie et la salle de sport peuvent tous constituer des outils complémentaires.
Retour aux fondamentaux
Nous sommes intimement liés à notre propre corps et, par nécessité, profondément soucieux de son bien-être. Allons-nous prendre les mesures nécessaires pour préserver notre santé ? Karen Hacker, directrice du Centre national américain de prévention des maladies chroniques et de promotion de la santé (US National Center for Chronic Disease Prevention and Health Promotion), résume bien la situation dans laquelle nous nous trouvons et les choix qui s’offrent à nous : « En envisageant l’avenir des changements de mode de vie, nous devrons faire face à la fois aux défis de la prévention et aux possibilités qu’apporte l’innovation technologique. Dans le même temps, l’essor des options pharmaceutiques pour traiter, par exemple, le diabète et l’obésité pourrait rendre la prévention moins urgente. Après tout, pourquoi se concentrer sur des changements environnementaux si un traitement existe ? » Ce dilemme n’a plus rien de théorique : il se fait de plus en plus concret, et la tentation d’une solution apparemment facile peut être forte.
« De plus en plus de données montrent que […] surtout aux premiers stades de la maladie, des changements durables du mode de vie ne sont en aucun cas inférieurs au traitement médicamenteux et sont souvent même plus efficaces pour stabiliser, voire inverser, le trouble. »
En raison de la gravité de certaines situations dans lesquelles nous pouvons nous trouver, il se peut que nous ayons réellement besoin d’un médicament immédiatement. Mais pouvons-nous reconnaître aussi que la meilleure voie consiste, autant que possible, à éviter d’en arriver là ? Lorsque nous comprenons mieux à la fois les réussites et les défaillances de l’industrie pharmaceutique, et que nous affinons notre connaissance de l’origine des contre-discours qui sapent les conseils médicaux légitimes, nous sommes mieux armés pour faire des choix plus judicieux en matière de santé.
« Sans prévention », prévient le docteur Hacker, « nous continuerons probablement à voir, partout dans le monde, une augmentation des maladies chroniques à des âges de plus en plus précoces, avec toutes les conséquences qui en découlent en termes de morbidité et d’effets économiques. Ce sera également un défi pour la médecine du mode de vie, compte tenu de l'appétence du public pour les solutions faciles. »
Pourtant, la « solution facile » est parfois la seule accessible. Il arrive aussi que notre « terrain » et les agressions qu’il subit échappent à notre contrôle. Néanmoins, quelle que soit notre situation, il existe des choix plus ou moins avisés quant à la marche à suivre : faut-il, ou non, recourir aux médicaments ?
Lorsqu'il s'agit d'améliorer notre santé, l'alimentation peut-elle être notre remède ? Assurément, au même titre que l'exercice physique, le sommeil, la vie sociale et l'amitié. Si « une pomme par jour éloigne le médecin », il arrive que cela ne suffise pas. Dans ce cas, une statine ou un régulateur du GLP-1 — prescrits à la bonne personne et au moment opportun — peuvent être le rempart qui vous maintient en bonne santé. La sagesse ne consiste pas à choisir entre la nature et la science, mais à puiser judicieusement dans les deux.
L'industrie du médicament
Il ne fait aucun doute que les produits pharmaceutiques ont considérablement amélioré notre espérance de vie, notre confort physique et mental, ainsi que notre santé générale au cours du siècle dernier. Toutefois, la médecine moderne ne repose pas uniquement sur une substance chimique contenue dans une pilule ou une seringue. Elle dépend d'une science intègre dans la conduite des essais cliniques, de médecins affranchis de l'influence des délégués commerciaux, et de notre propre capacité à appréhender les bénéfices et les coûts d'un protocole médical.
Ce cadre peut parfois vaciller. Lisa Pratta, ancienne visiteuse médicale, lance cette mise en garde : « Si un médecin vous prescrit un médicament, demandez-lui s'il intervient comme conférencier pour ce produit ou son fabricant. Demandez-lui s'il participe à des colloques dont tous les frais sont pris en charge par une entreprise spécifique. Si c'est le cas, fuyez. »
Les médicaments sont des produits : fabriqués, commercialisés et vendus. Et parfois survendus. Dans l'ouvrage Rethinking Medications, Jerry Avorn souligne que si le devoir de rentabilité des entreprises est censé s'arrêter là où la loi commence, « s'il existe un moyen de modifier la loi... cela finit par faire partie intégrante de la mission de l'entreprise ».
Avorn incite les patients à être plus proactifs, en agissant à deux niveaux : « le niveau personnel — en jouant un rôle plus actif dans les décisions concernant ses propres traitements, et le niveau politique — en remodelant les réglementations qui régissent ces domaines ».
Sur le plan individuel, Avorn suggère de poser les questions suivantes pour chaque médicament :
- S'agit-il d'un traitement curatif ou préventif ?
- Quel est l'objectif thérapeutique visé ?
- Comment saura-t-on que cet objectif est atteint ?
- Quels sont les effets secondaires les plus importants ?
- Enfin, apportez dans un sac tous vos médicaments et suppléments actuels — qu'il s'agisse d'ordonnances de tous vos médecins, de médicaments en vente libre, de remèdes à base de plantes ou de compléments vitaminiques — à votre praticien ou à votre pharmacien. Cette démarche permet d'éviter les interactions médicamenteuses dangereuses ou les effets de synergie indésirables. Ne comptez pas sur l'intelligence artificielle pour détecter seule ces combinaisons à risque.