Superbacterias
Una emergencia creada por nosotros mismos
El aumento de las superbacterias resistentes a los antibióticos amenaza la eficacia de las terapias antibióticas, pero las soluciones requieren afrontar no solo retos científicos, sino también los de la propia práctica terapéutica actual.
Se prevé que, para 2050, un enemigo microbiano imperceptible a simple vista causará la muerte de millones de personas y supondrá un coste de 1,7 billones de dólares estadounidenses al año. Así lo afirma un informe del Center for Global Development. El daño no será causado por guerras, hambrunas o catástrofes climáticas, sino por el aumento de las «superbacterias», microorganismos (principalmente bacterias) contra los que las terapias actuales, como los antibióticos, son ineficaces.
Al igual que la crisis climática, la resistencia a los antimicrobianos (RAM) es tan compleja que resulta difícil de comprender. Se la ha descrito como una «pandemia silenciosa», un «tsunami lento» o «el flujo de lava fundida». Las llamas de la crisis por las superbacterias ahora se están extendiendo por múltiples frentes. Muchos han dado la voz de alarma sobre la urgente necesidad de actuar.
Con todo, dada la gravedad prevista de esta crisis, la pregunta más apremiante no es si sabemos lo suficiente para actuar, sino por qué ha sido tan difícil mantener la acción. No se debe a la ignorancia científica. El mayor obstáculo para detener esta amenaza es la propia naturaleza humana: nuestro pensamiento a corto plazo, los intereses contrapuestos y la incapacidad para ejercer una gestión responsable. Para avanzar, es necesario reconocer nuestras responsabilidades compartidas y admitir las limitaciones de las soluciones basadas únicamente en la ciencia.
El poder de curar
No hace mucho tiempo, las infecciones bacterianas como la tuberculosis y la difteria se encontraban entre las principales causas de muerte. Los descubrimientos científicos modernos han brindado una sensación de seguridad frente a la amenaza de las enfermedades infecciosas, especialmente para las personas que viven en regiones ricas.
Un primer paso en esa dirección se dio a finales del siglo XIX, cuando el químico francés Louis Pasteur y el médico y biólogo alemán Robert Koch lideraron avances revolucionarios en la «teoría de los gérmenes».
Un descubrimiento realizado en 1928 por el médico y microbiólogo escocés Alexander Fleming abrió el camino para combatir las infecciones bacterianas. Durante sus vacaciones de verano, Fleming había dejado una placa de Petri con bacterias de Staphylococcus cerca de una ventana abierta en su laboratorio. Cuando regresó en septiembre, una rara cepa de moho, Penicillium notatum, transportada por el aire, se había asentado en la muestra. Aunque notó que el moho mataría una amplia variedad de bacterias, Fleming no reconoció todo el potencial de su descubrimiento y abandonó el proyecto en el verano de 1929.
Más de una década después, impulsados por las necesidades urgentes de la Segunda Guerra Mundial, los científicos de Oxford Ernst Chain y Howard Florey retomaron el descubrimiento de Fleming y trabajaron para purificar el moho y ponerlo en producción. Reflexionando sobre su importancia durante la guerra, Winston Churchill observó en 1944 que la penicilina «ha irrumpido en el mundo justo en el momento en que seres humanos están siendo mutilados, desgarrados y envenenados por heridas en el campo de batalla en cantidades enormes». En 1945, Chain y Florey compartieron el Premio Nobel de Fisiología o Medicina con Fleming.
«Gracias a la penicilina... volverá a casa.»
Curiosamente, en cierto modo, el descubrimiento de Fleming fue más bien un redescubrimiento. Matt McCarthy, profesor de medicina, señala que se sabe que los antiguos seres humanos consumían antibióticos, probablemente contenidos en la cerveza elaborada, como demuestran las momias sudanesas que datan de los años 350 a 550 d. C. En Egipto, los huesos femorales de finales del periodo romano encontrados en el oasis de Dakhla contenían trazas de tetraciclina. McCarthy afirma que «nuestros antepasados comprendían el efecto de los antibióticos, aunque no su mecanismo de acción».
Para entender por qué el descubrimiento de Fleming fue tan significativo, conviene comprender cómo actúan los antibióticos. Como antimicrobianos, actúan contra las bacterias. El término microbio es amplio e incluye bacterias, virus y hongos. Muhammad H. Zaman, profesor de ingeniería biomédica y salud internacional en la Universidad de Boston, afirma que «hay más bacterias en la Tierra que estrellas en el universo, y solo en el cuerpo humano hay alrededor de cuarenta billones». La masa de esas bacterias representa aproximadamente el 0,3 % de nuestro peso corporal total.
Es una relación increíblemente equilibrada. La mayoría de las bacterias son benignas o beneficiosas para los seres humanos; las necesitamos. Sin embargo, cuando se rompe ese equilibrio, dependiendo de la parte del cuerpo que ocupen, algunas bacterias pueden causar problemas.
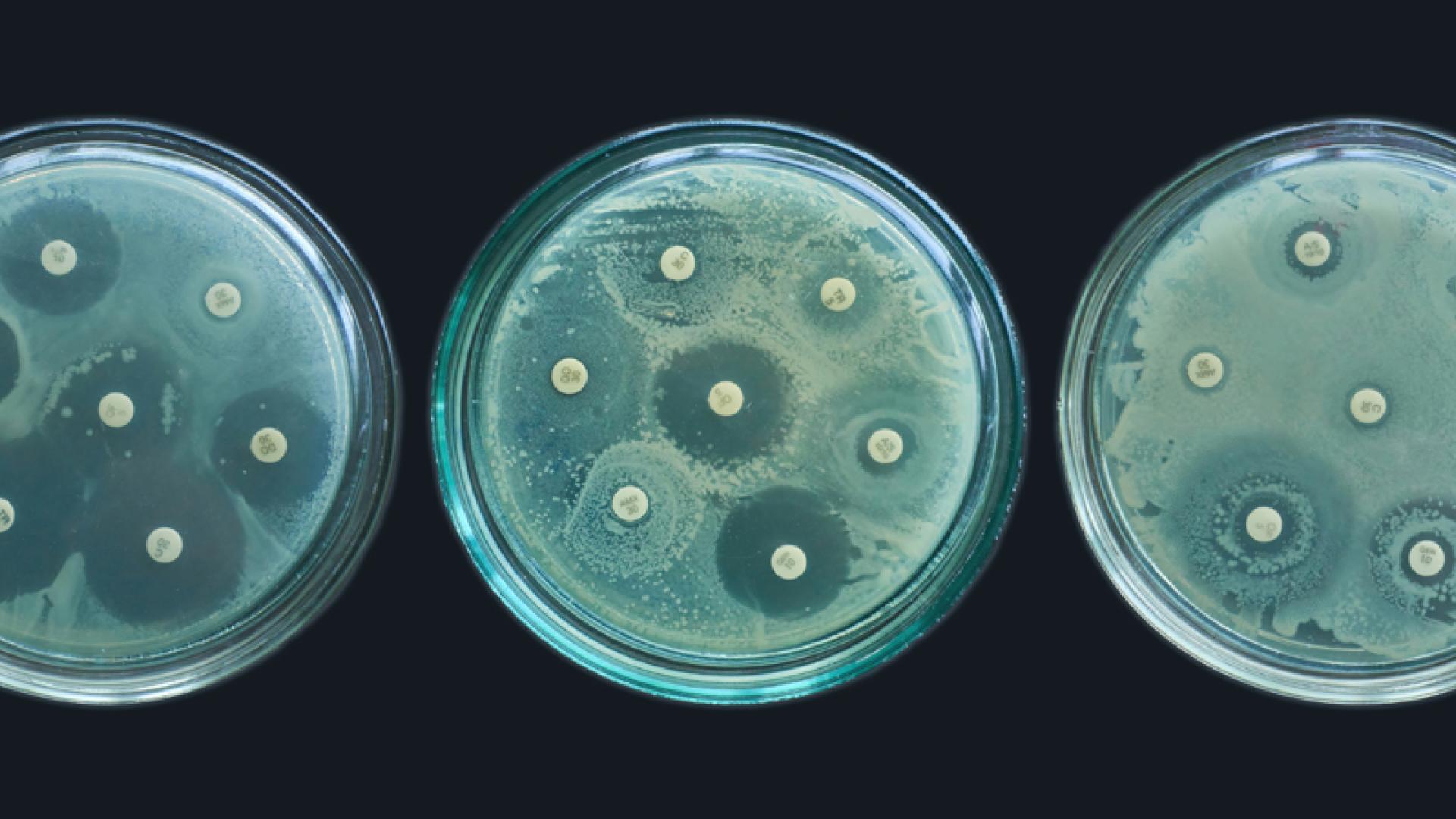
Un poder en declive
El descubrimiento y desarrollo de la penicilina supusieron un cambio radical en la lucha contra las enfermedades bacterianas. A menudo se le considera un ejemplo paradigmático de serendipia: el descubrimiento fortuito de algo profundamente beneficioso.
Pero aunque la penicilina y otros antibióticos mejoraron enormemente nuestra capacidad para tratar las infecciones bacterianas, su eficacia siempre estuvo en riesgo. Al recibir el Premio Nobel, Fleming relacionó el posible uso indebido del medicamento con una futura amenaza de aumento de la resistencia. Al respecto, dijo: «Puede que llegue un momento en que cualquiera pueda comprar penicilina en las tiendas, por lo que existe el peligro de que las personas ignorantes puedan administrarse fácilmente una dosis insuficiente y, al exponer sus microbios a cantidades no letales del medicamento, los hagan resistentes». Concluyó con una severa advertencia: «Moraleja: si ha de usar penicilina, use la cantidad suficiente».
Fleming comprendió el riesgo de que el uso indebido disminuyera el poder de esta nueva herramienta, y eso es precisamente lo que ha ocurrido. Ya sea por uso insuficiente o excesivo, hemos utilizado los antibióticos de manera ineficaz, lo cual reduce su eficacia.
Un error común es creer que son nuestros cuerpos los que se vuelven resistentes a los antibióticos. De hecho, son las bacterias las que cambian y se vuelven resistentes hasta el punto de que los medicamentos ya no son eficaces contra ellas. Nos encontramos al borde del precipicio de lo que Margaret Chan, exdirectora general de la Organización Mundial de la Salud (OMS), describió como la «era posantibiótica».
Se prevé que el problema alcance tal magnitud que no resolverlo no es una opción. Procedimientos como las prótesis de cadera, las cesáreas y los trasplantes de órganos dependen de los antibióticos para proteger a los pacientes. Sin embargo, en el peor de los casos, la decisión de tratar el cáncer tendría que sopesarse frente al riesgo de contraer una infección incurable.
Danilo Lo Fo Wong, asesor regional superior de la OMS sobre resistencia a los antimicrobianos en Europa, afirma que, si la situación se deteriora hasta tal punto, «básicamente se perderán los últimos 70 u 80 años de medicina moderna y volveremos a la era anterior al descubrimiento de la penicilina». En la era anterior a la penicilina, la esperanza de vida era muy inferior a la actual. En aquella época, era posible morir de una simple infección por un rasguño.
La situación ha dado lugar a una amarga ironía: el hospital, un lugar diseñado para la curación humana y donde se administran antibióticos, es precisamente donde probablemente prosperan las superbacterias. Entre estas superbacterias se encuentra el temido Staphylococcus aureus resistente a la meticilina (SARM), que puede poner en peligro la vida. Estudios realizados en las aguas residuales de algunos hospitales han detectado niveles de bacterias resistentes a los antibióticos que superan los de la comunidad circundante.
«Lejos de actuar para ayudarse a sí misma, hoy en día la humanidad parece estar ayudando a las superbacterias.»
No obstante, las ironías han comenzado a ser aún más profundas. El geofísico Mihai Andrei ha señalado una superbacteria, Pseudomonas aeruginosa, que predilecta el plástico. Según Andrei, «puede descomponer la policaprolactona (PCL) —un polímero biodegradable muy utilizado en implantes médicos— y utilizarlo como combustible para crecer con más fuerza. Esto significa que, en los mismos entornos destinados a curarnos, algunos microbios pueden estar aprendiendo a prosperar gracias a los materiales diseñados para restaurar nuestros cuerpos». En otras palabras, algunos microbios se están adaptando más rápido que nuestros esfuerzos por contenerlos; prosperan a nuestra costa.
Por inquietantes que sean estos acontecimientos, el alcance del problema no termina ahí. Al tratarse de un descubrimiento humano en manos humanas, el problema es tan complejo como nosotros mismos. Por ejemplo, en algunas partes del mundo, los antibióticos se pueden adquirir sin receta, lo cual aumenta el riesgo de un uso excesivo que conduce a la ineficacia; mientras que en otras, el problema es que no se cuenta con antibióticos.
Sistemas humanos, consecuencias humanas
Los médicos, por su parte, suelen trabajar bajo una intensa presión. Un estudio de 2022 sobre médicos ingleses, publicado en la revista Medical Decision Making, reveló que el porcentaje de recetas de antibióticos de «amplio espectro» aumentó en un 6,4 % a medida que aumentaba la presión sobre los médicos. Los antibióticos de amplio espectro matan o inhiben una amplia gama de bacterias. Se suelen utilizar para tratar infecciones bacterianas cuando se desconoce el grupo de bacterias o cuando varios tipos de bacterias causan la infección. Aunque a menudo son necesarios, estos potentes instrumentos pueden alterar el equilibrio bacteriano del organismo y, al exponer a más especies bacterianas al fármaco, acelerar el desarrollo de la resistencia.
Sin embargo, el problema del uso excesivo va más allá del ámbito médico. En las décadas posteriores al descubrimiento de Fleming, los antibióticos comenzaron a utilizarse a gran escala en la ganadería y la acuicultura, y no solo para tratar a los animales enfermos. Con una supervisión reguladora limitada, su uso pronto se extendió a la prevención de infecciones. Los investigadores descubrieron que la administración de antibióticos aumentaba la tasa de crecimiento de algunos animales, lo que favorecía la ganadería intensiva. En consecuencia, el descubrimiento de Fleming se ha convertido en parte integral de la viabilidad económica y del rendimiento de los sectores agrícola y alimentario. Los antibióticos nos permiten alimentar a tanta gente como lo hacemos hoy en día, pero solo a costa de comprometer los principios de gestión responsable y de reducir la eficacia de esos mismos antibióticos para todos.
Este patrón de ganancias a corto plazo que generan crisis a largo plazo se extiende hasta la propia industria farmacéutica. Desde una perspectiva financiera, el mundo del comercio se rige por la oferta y la demanda. Las empresas, incluidas las farmacéuticas, fabrican un producto y luego impulsan las ventas para generar mayores beneficios.
Pero la necesidad de antibióticos en la sociedad no sigue esa dinámica centrada en los beneficios. El mundo necesita que salgan al mercado nuevos antibióticos para hacer frente a la resistencia a los medicamentos existentes y también necesita restringir su uso innecesario para evitar una mayor resistencia. Ambas facetas están íntimamente ligadas a las complejidades de las finanzas y el gobierno. Dados los enormes niveles de inversión necesarios para llevar un nuevo medicamento a la fase de ensayo, el sistema económico no está en sintonía con lo necesario para resolver el problema. Como resultado, la producción de nuevas clases de antibióticos para el tratamiento humano se ha reducido en gran medida desde mediados de la década de 1980.
«Una respuesta eficaz a la RAM depende del compromiso político, de la financiación sostenible, de la medición de los progresos con responsabilidad y, lo que es más importante, de situar a todas las personas afectadas en el centro de la respuesta.»
Los gobiernos han tomado medidas para concienciar sobre la amenaza de la RAM y fomentar su adopción, pero el persistente problema del cortoplacismo político sigue siendo un obstáculo importante. Las políticas que producen beneficios inmediatos y visibles tienen prioridad sobre la planificación a largo plazo y las soluciones sostenibles.
La complejidad de los problemas a los que se enfrentan los gobiernos se ve agravada por la naturaleza cambiante y dispar de la crisis en todo el mundo. Los editores de la colección de ensayos Steering Against Superbugs: The Global Governance of Antimicrobial Resistance (Lucha contra las superbacterias: la gobernanza mundial de la resistencia a los antimicrobianos) señalan que «mitigar la RAM es una preocupación mundial, pero las estrategias para hacerlo dependen en gran medida de cómo se manifiesta la RAM en regiones, países e incluso en localidades específicas».
Es posible que se nos esté acabando el tiempo. Un influyente informe sugiere que, en el peor de los casos, las muertes anuales relacionadas con las superbacterias podrían ser comparables a las causadas por el cáncer y alcanzar los diez millones en 2050.
La lucha contra el fuego
La crisis de las superbacterias refleja la complejidad de los sistemas humanos a los que amenaza: económicos, políticos y sociales. Para combatirla de manera eficaz, las soluciones deben ser igualmente multifacéticas, incluyendo no solo la innovación científica, sino también el enfrentamiento a las barreras estructurales que dificultan la adopción de medidas eficaces.
Las recompensas por entrada en el mercado (MERs, por sus siglas en inglés) son un medio potencial para incentivar a las empresas farmacéuticas a desarrollar nuevos antibióticos. Estos programas permiten tanto a la industria como al gobierno abordar distintos aspectos del desarrollo de medicamentos. En virtud de este sistema, los fabricantes de un nuevo medicamento antibacteriano pueden recibir un pago único al comercializarse dicho medicamento.
Los defensores de este modelo creen que se ajusta a cómo deberíamos pensar sobre los antibióticos. John Rex, experto en la materia, sostiene que deberíamos pensar en los antibióticos como lo hacemos con respecto a los bomberos: se utilizan en raras ocasiones, pero es esencial tenerlos preparados. Por lo tanto, deberían financiarse de manera similar. Rex señala: «Cuando se paga a los bomberos, ¿se les paga por incendio o se les paga un salario? Obviamente, es lo segundo, y la importancia de trabajar juntos a nivel comunitario para tener un cuerpo de bomberos listo en todo momento se conoce desde la Antigua Roma».
En 2020, el Gobierno de los Estados Unidos presentó por primera vez la Ley PASTEUR (Pioneering Antimicrobial Subscriptions To End Upsurging Resistance [Suscripciones pioneras a antimicrobianos para acabar con la resistencia creciente]). La ley autorizaría «al Departamento de Salud y Servicios Humanos (HHS) a celebrar contratos de suscripción para medicamentos antimicrobianos de necesidad crítica», creando un modelo de financiación alternativo para incentivar la producción de nuevos antibióticos. Kevin Outterson, director ejecutivo de CARB-X (Combating Antibiotic-Resistant Bacteria Biopharmaceutical Accelerator [Acelerador Biofarmacéutico de Lucha contra las Bacterias Resistentes a los Antibióticos]), es un experto en resistencia a los antibióticos. Ha afirmado que, en virtud de la ley PASTEUR, «la empresa gana la misma cantidad de dinero independientemente de la cantidad de antibiótico que se utilice […], y guardamos ese nuevo antibiótico en la estantería como si fuera un extintor: no queremos utilizarlo hasta que sea necesario». No obstante, la ley aún no se ha aprobado debido a desacuerdos sobre varios de sus elementos.
Otro paso notable hacia una solución fue la propuesta del enfoque «Una sola salud» a principios de la década de 2000, que dio lugar a la primera conferencia «Un mundo, una salud» celebrada en la Universidad Rockefeller en 2004. La conferencia se consideró un éxito porque vinculaba «la salud y la custodia de los seres humanos, los animales y el medio ambiente», lo que supuso un paso importante al reconocer que cualquier solución verdadera debe extender la custodia a esferas de la vida separadas pero conectadas.
Esta naturaleza entrelazada exige esfuerzos tanto a nivel mundial como regional para resolverla. La perspectiva de Steering Against Superbugs reconoce que «la lucha contra la RAM depende, sin duda, de la coordinación y el liderazgo mundiales». Pero también señala que la naturaleza compleja de la crisis de la RAM en distintas partes del mundo «exige enfoques de gobernanza policéntricos y "glocales", en vez de un único enfoque mundial uniforme».
La innovación científica también continúa. Una de las soluciones propuestas aprovecha la inteligencia artificial (IA) para mejorar el diagnóstico y la vigilancia. Esta tecnología está empezando a dar resultados. La IA generativa se ha utilizado para inventar dos nuevos antibióticos potenciales que podrían ser eficaces contra la gonorrea y el SARM. El equipo del Instituto Tecnológico de Massachusetts (MIT), que los ha desarrollado, ha sugerido que la IA podría impulsar una «segunda edad de oro» en el descubrimiento de antibióticos. Sin embargo, aunque los compuestos diseñados átomo a átomo por la IA lograron eliminar las superbacterias en un entorno de laboratorio y en pruebas con animales, estos avances aún están a años de su uso clínico generalizado.
Más allá de la IA, los investigadores siguen trabajando en la búsqueda de nuevos antibióticos; están identificando nuevos inhibidores de patógenos del suelo, formulando vacunas para la prevención y diseñando bacteriófagos (o fagos, virus que infectan selectivamente a las bacterias) para el tratamiento de infecciones bacterianas causantes de enfermedades.
Otras medidas son más básicas: mejorar el saneamiento, la pureza del agua y la higiene donde sea necesario en el mundo y tomar medidas para prevenir la propagación de infecciones en los hospitales.
Nuestro peor enemigo
Muchas de las medidas más eficaces que podríamos emplear ya están en nuestras manos (véase la lista de medidas prácticas más abajo); solo es cuestión de que todos las apliquemos de manera coherente. Para ello, cada uno de nosotros debe actuar con un verdadero sentido del deber respecto de nuestra ciudadanía compartida y de nuestra corresponsabilidad con el mundo que nos rodea.
Zaman describe los microbios como «formas de vida microscópicas pero poderosas que pueden dañar con la misma facilidad el cuerpo en el que residen». Identificar una superbacteria al microscopio y hacer todo lo posible por eliminarla es solo una parte del reto. Para prevenir su propagación, es necesario abordar nuestro comportamiento, nuestros valores, nuestra gobernanza y nuestros intereses contrapuestos.
¿Por qué socavamos tan a menudo nuestros propios avances? Hemos debilitado el poder de los antibióticos por su uso indebido y ahora luchamos por escapar de la trampa que nosotros mismos hemos tendido. El patrón se repite una y otra vez: en el pensamiento a corto plazo que sacrifica el bienestar futuro por la comodidad presente, en los sistemas económicos que priorizan los beneficios por encima de la gestión sostenible, en nuestra incapacidad para actuar de manera responsable y coherente, incluso cuando sabemos el precio que hay que pagar por no hacerlo.
El progreso científico continúa, pero la tecnología por sí sola nunca ha sido nuestra limitación. La pregunta es si podemos mantener el compromiso que estas soluciones requieren.
Medidas prácticas para frenar la propagación de la resistencia a los antimicrobianos
El esfuerzo por reducir el uso innecesario de antibióticos implica un equilibrio. Las personas que necesitan estos medicamentos para tratar infecciones bacterianas graves deben poder acceder a ellos fácilmente. Reducir el uso innecesario de antibióticos ayuda a evitar que pierdan eficacia frente a las infecciones.
Organizaciones como la Fundación Nacional para las Enfermedades Infecciosas, los Centros para el Control de Enfermedades de EE.UU. y el Servicio Nacional de Salud del Reino Unido ofrecen una serie de consejos prácticos:
1. Comprenda que el uso indebido provoca resistencia. No son nuestros cuerpos los que se vuelven resistentes a los medicamentos, sino las propias bacterias las que cambian para resistir a los antibióticos. Lo que hacemos afecta a todos.
2. Tome antibióticos solo si su médico le indica que los necesita. No son eficaces contra las infecciones virales, como los resfriados o la gripe. Una prueba puede ayudar a distinguir entre infecciones virales y bacterianas.
3. Siga las instrucciones de los profesionales médicos al pie de la letra; tome los medicamentos exactamente como se le han recetado y durante todo el tiempo prescrito, incluso si empieza a sentirse mejor.
4. No guarde los antibióticos sobrantes para más adelante.
5. No comparta los antibióticos con otras personas.
6. Prevenga las infecciones antes de que aparezcan. Esto abarca medidas de higiene adecuadas, lavarse las manos con frecuencia, tener acceso a agua limpia, quedarse en casa cuando se está enfermo para evitar contagiar a otras personas y vacunarse cuando sea necesario.
7. Manipule y prepare los alimentos de manera segura para reducir el riesgo de intoxicación alimentaria.
8. Si tiene animales a su cargo, utilice antibióticos solo cuando sea necesario para tratar infecciones bacterianas.
9. Informe a sus amigos y familiares sobre la resistencia a los antibióticos para ayudar a crear conciencia.