¿Pastillas o prevención?
El caso a favor de ambas
«Que tu alimento sea tu medicina» ha sido un dicho muy común desde hace siglos. ¿Es posible compatibilizar nuestro deseo de encontrar soluciones «naturales» a nuestros problemas de salud con el uso responsable de la farmacología moderna?
Nadie duda de la necesidad de los medicamentos recetados. Bueno, casi nadie. Sin duda, hay quienes creen que el cuerpo humano es una maravilla tal que no mantenerlo lo más natural posible es nuestro mayor error y —quizá— hasta un factor causante de enfermedades.
En casos extremos, estas personas que solo se fijan en lo natural pueden convertirse en blancos fáciles. Elizabeth Nolan Brown, editora jefe de la revista Reason, tilda a los protagonistas del movimiento actual de medicina natural de «chicos del fitness obsesionados con las proteínas, esposas tradicionales que beben leche cruda, gurús de la alimentación que temen las toxinas, mamás de Instagram críticas con las vacunas, blogueras de belleza que promueven el uso de sebo, y todo tipo de personas que consideran el cuerpo como un templo [y que] venden nuevas soluciones, encuentran nuevos chivos expiatorios y ofrecen... nuevas ideas sobre lo que significa vivir virtuosamente». Algunos críticos de la medicina moderna han ido aún más lejos, afirmando que, en realidad, los gérmenes no existen; en su opinión, las infecciones no se deben a invasiones de microbios procedentes del exterior de nuestro cuerpo, sino a desequilibrios internos.
Ulric Williams (1890-1971), defensor de un sistema de salud alternativo denominado «terapia del terreno», afirmó con rotundidad que —entre otros buenos hábitos— el mejor remedio era una alimentación adecuada, no la medicina. Francamente advirtió: «Durante demasiado tiempo hemos pensado como idiotas, nos hemos alimentado como necios y hemos actuado como sinvergüenzas; y luego hemos tragado venenos o nos han extirpado partes del cuerpo con la esperanza de librarnos de las consecuencias».
Es la suya una observación impresionante; y Williams no se equivocaba al afirmar que es obvio que nuestra manera de vivir importa. Pero la cuestión no es si confiar en la naturaleza o en la ciencia. Es cómo aprovechar ambas inteligentemente.
Por desgracia, al igual que en muchos otros ámbitos de interés y opinión, nuestra manera de pensar en materia de salud se está polarizando. ¿Estamos recorriendo únicamente el camino de la medicalización —buscando una pastilla para cada dolencia mientras ignoramos cómo vivimos, pensamos y comemos? ¿O nos estamos yendo al extremo opuesto: rechazando las terapias médicas por considerarlas antinaturales y más tóxicas que terapéuticas? ¿Dónde está la complementariedad, ese punto ideal en el que se aúnan el uso adecuado de la medicina y una comprensión correcta de la capacidad del cuerpo para defenderse de las enfermedades y curarse a sí mismo?
El modelo biomédico
El cuerpo es una maravilla. Pero aun así, la mayoría acoge con agrado y acepta las intervenciones de la medicina moderna y la ortodoxia de los antibióticos, las vacunas y otros fármacos. Estos remedios funcionan porque, en primer lugar, la teoría de los gérmenes es cierta. Pasteur tenía razón: hay que evitar los ríos contaminados por aguas residuales. El agua limpia es importante. Y, en segundo lugar, hemos desarrollado una buena comprensión de cómo funciona el cuerpo desde el punto de vista químico.
Este es el modelo biomédico de la salud. Descubrir la fisiología de las enfermedades y crear medicamentos para aliviar o contrarrestar disfunciones específicas nos ha dado buenos resultados. Al fin y al cabo, vivimos más tiempo que en cualquier otro momento de nuestra historia documentada, y esto puede atribuirse en gran medida al control de las infecciones y a la reducción de otras enfermedades mediante terapias farmacológicas.
Pero este modelo no es perfecto. Los hábitos preventivos también han contribuido a una vida más larga y saludable. Así que, aunque la teoría de los gérmenes explica las infecciones, también importa cómo vivimos y comemos, y el entorno al que estamos expuestos; no es «una cosa o la otra», sino «una cosa y la otra». Si hay un error en la medicina moderna, es la tendencia a atribuir causas únicas y prescribir soluciones únicas para dolencias complejas. El científico del comportamiento Evan G. Pattishall (1921-2003) lo expresó así: «Parece que actuamos con la esperanza ciega de que, de alguna manera, podremos comprender al ser humano si logramos aislar sus componentes más pequeños. Nos hemos conformado con comprender la mecánica en lugar del proceso; la variable única en vez de las múltiples; las partes aisladas en vez del todo integrado; la irrelevancia en vez del significado».
El problema no suele ser que los medicamentos no funcionan, sino que la forma en que se crean, se ponen a prueba y se distribuyen puede, en ocasiones, minar la confianza del público en ellos. La ciencia no es un debate en el que gana la hipótesis más atractiva; la fiabilidad y la credibilidad residen en los datos. Pero eso no significa que la ciencia ni los científicos no cometan errores. Y dado que la creación de medicamentos es un negocio, las consideraciones de lucro y de mercado pueden sesgar los datos o su interpretación.
Jerry Avorn es profesor de medicina en el Brigham and Women's Hospital de Harvard. En 1998, fundó la División de Farmacoepidemiología y Farmacoeconomía para mejorar nuestra comprensión de la eficacia, la necesidad, los efectos secundarios y el coste de los medicamentos. En Rethinking Medications: Truth, Power, and the Drugs You Take, señala que, aunque hemos adquirido un conocimiento increíble sobre la biología de las enfermedades, no siempre hemos sabido transmitir bien esos conocimientos: «Nuestras notables victorias científicas no han ido acompañadas de avances comparables a la hora de hacer llegar esos descubrimientos a quienes los necesitan, ni de medidas suficientes para garantizar la eficacia, la seguridad y la asequibilidad de los medicamentos que toma la gente».
Avorn explica que la farmacoepidemiología es el estudio de «lo que sale bien y lo que sale mal una vez que las moléculas salen del laboratorio y se introducen en el organismo de las personas. A veces, el camino es rápido y directo y conduce a resultados excelentes. Pero otras veces da giros inesperados que pueden producir resultados terribles». Por lo tanto, independientemente de dónde vivamos, su análisis es «directamente relevante para cualquiera que tome o recete un medicamento o cuide de alguien que lo haga, así como para cualquiera que pague impuestos o primas de seguro médico».
«Yo fomento el escepticismo. No creo que nadie deba entrar en la consulta del médico y decir “sí, sí, sí, sí”. De hecho, me encanta que mis pacientes me hagan preguntas... Si ha buscado en Google y tiene dudas, ahora sé exactamente qué camino debo seguir para ayudarte a tomar la decisión más adecuada para ti y tu familia».
Como sugiere Avorn, «comprender este proceso puede arrojar luz sobre qué medicamentos debería tomar la gente, cuáles cabría cuestionar y qué tiene que suceder durante la consulta con el médico».
Una parte importante de ese proceso es la investigación que sustenta la invención y la elaboración del medicamento. Un aspecto preocupante de la elaboración de medicamentos es que se permite a las empresas diseñar y llevar a cabo sus propios ensayos de eficacia. En ocasiones, los resultados incompatibles con los objetivos de investigación o de comercialización pueden ocultarse. Tales prácticas minan la confianza no solo en los medicamentos, sino también en la medicina en sí. (Véase «El negocio de los medicamentos», más adelante).
Reconocer que se producen errores (incluso algunos graves o ilegales) no significa que debamos perder de vista el valor fundamental de los medicamentos ni los fundamentos biológicos en los que se basan. Otros modelos de atención, como la terapia del terreno, tienen objetivos elogiables y aportan algunas ideas importantes (como la necesidad de cuidar el cuerpo), pero el razonamiento que los sustenta puede, en algunos casos, carecer de respaldo científico.
Una observación errónea
En la terapia del terreno, que se originó en la Francia del siglo XIX como contrapunto al trabajo de Louis Pasteur, las bacterias y los virus se consideran síntomas más que causas: se creía que se formaban y crecían dentro del cuerpo como resultado de la enfermedad. Desde este punto de vista, la forma en que llevamos nuestras vidas y tratamos nuestros cuerpos —el terreno— es de suma importancia. Pero dado que, según esta teoría, las bacterias externas son inofensivas, ¿significa eso que, después de todo, no pasa nada por bañarse en ríos contaminados por aguas residuales?
La terapia del terreno parece bastante útil si solo se tiene en cuenta su objetivo de lograr un equilibrio saludable en el cuerpo. Sin embargo, un análisis más profundo de la teoría del terreno revela fundamentos erróneos que no respaldan sus explicaciones y enseñanzas.
La hipótesis surgió cuando Pierre Antoine Bechamp propuso su propia teoría sobre la enfermedad. En aquella época, se sabía que las bacterias y los hongos estaban relacionados con la fermentación y la descomposición, y el origen de estos microbios aún era objeto de debate. La solución de Bechamp consistía en unas partículas hasta entonces desconocidas, a las que denominó «microzymas» y que, según él, constituían la esencia indestructible de la vida. «Funcionan en cada célula, órgano y sistema anatómico, de forma natural, química y fisiológica por sí mismas, al tiempo que conservan su individualidad», escribió. Creía que eran las partículas representadas como «puntos» en los diagramas celulares de la época. Hoy en día describiríamos esto como el citoplasma de la célula: el fluido y las estructuras que ahora reconocemos como componentes celulares comunes, tales como los ribosomas, las vacuolas y otros elementos similares.
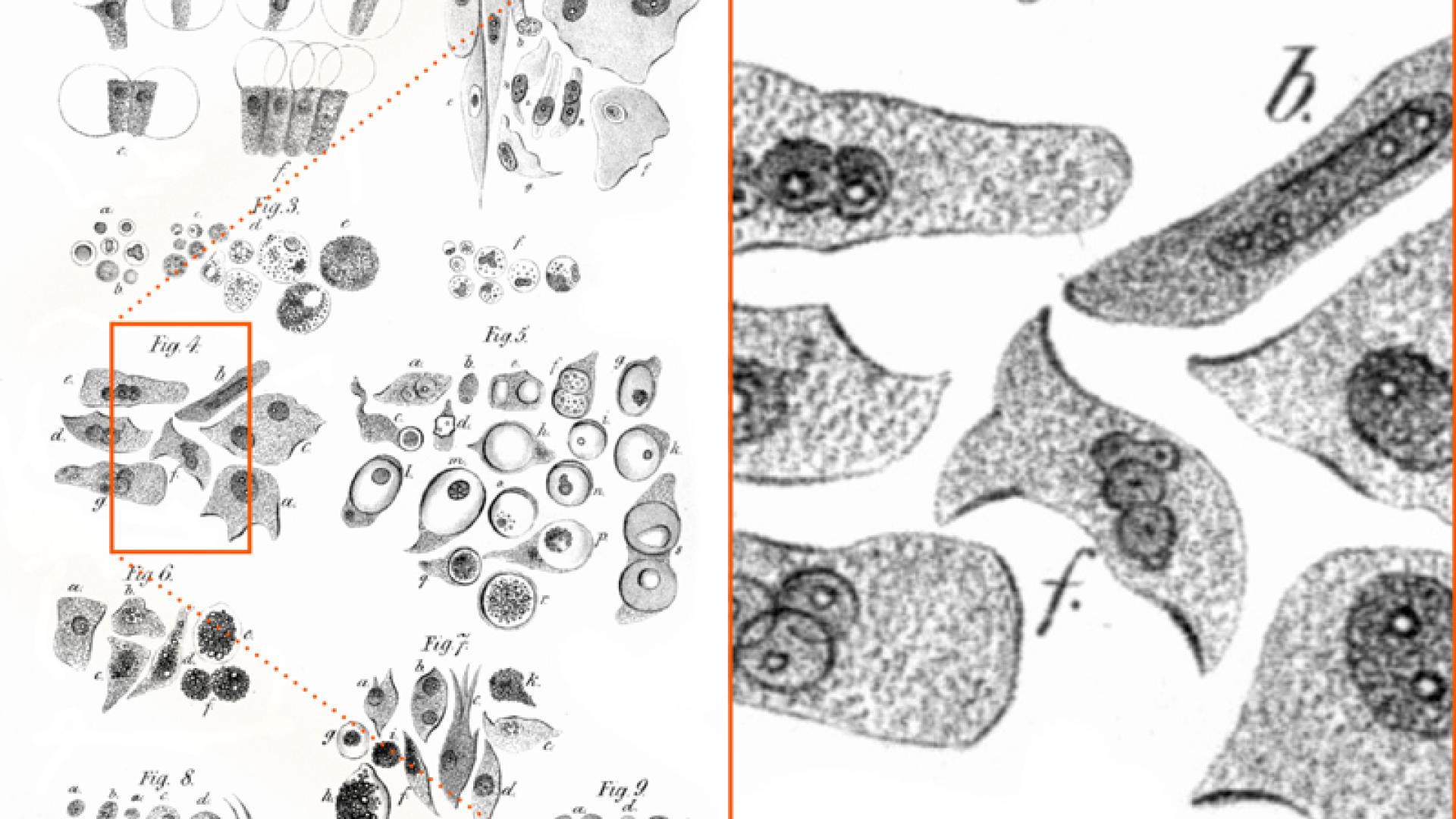
Este dibujo de diferentes tipos de células (a la izquierda) ilustra el estado de la ciencia en 1847. Los microscopios tenían baja resolución; el análisis fotográfico aún no existía. Lo que hoy llamamos citoplasma se representaba entonces como gránulos misteriosos (véase la ampliación a la derecha). Bechamp creía erróneamente que esos puntitos revelaban el secreto de la vida: las microzimas vivificantes.
Fuente: Wikimedia Commons
Bechamp creía que las microzimas dirigían la síntesis de proteínas y la propia célula. Según él, cuando el organismo se veía alterado, las microzimas se desregulaban y se transformaban en bacterias, lo que, a su vez, provocaba el estado patológico. De ahí que concluyera: «La causa de nuestra enfermedad siempre se encuentra dentro de nosotros mismos». Las causas externas contribuyen al desarrollo de la afección y, por ende, de la enfermedad, únicamente porque han provocado alguna modificación material del medio en el que viven las partículas últimas de la materia organizada que nos constituye, es decir, las microzimas».
«Las personas con un organismo sano [funciones corporales sanas] gozan de inmunidad natural; pero los gérmenes patógenos, una vez que han aparecido en personas con un organismo enfermo, pueden propagar la enfermedad entre quienes, debido a un estilo de vida poco saludable, se han vuelto susceptibles».
Casi doscientos años después, sabemos que esta narrativa es falsa: ingeniosa e intrigante, pero incorrecta. La aparición de los antibióticos, por ejemplo, ha salvado muchas vidas; no ha sido una amenaza para el organismo. No obstante, el naturópata Herbert Shelton (1885-1985) propuso un esquema terapéutico alternativo denominado «Higiene Natural». Insistiendo en que «toda medicina es veneno», Shelton argumentó que la adulteración de la pureza del cuerpo era lo que provocaba la enfermedad. «¿Cuál es el verdadero objetivo del movimiento higienista?... La higiene debe destruir, de raíz, todo el sistema farmacológico y ofrecer a la gente un sistema de cuidado de la mente y del cuerpo basado en las leyes de la naturaleza».
Estas ideas y sus versiones más modernizadas siguen proliferando en Internet. Un proveedor de consejos y suplementos similares a la terapia del terreno fue sancionado por la Administración Federal de Alimentos y Medicamentos de Estados Unidos en 2020 por ofrecer curas poco ortodoxas para la COVID-19. La FDA le advirtió que «revisara todas las demás afirmaciones sobre sus productos y servicios y dejara de inmediato de hacer afirmaciones que no estuvieran respaldadas por pruebas científicas competentes y fiables». Es una buena idea que todos hagamos lo mismo cuando nos enfrentemos a promesas extravagantes sobre medicamentos, ya sea en Internet o en la consulta de un médico. El atractivo de las curas naturales es comprensible. Pero si la búsqueda de la naturaleza rechaza de plano las pruebas, deja de ser restauradora para convertirse en imprudente.
Dicho esto, sí existen tratamientos y remedios naturales con base científica. Y cuando los prescriben profesionales debidamente titulados, pueden resultar muy valiosos, al igual que el autocuidado informado. Nuestros cuerpos son parte de sus obras «maravillosas» (Salmo 139:13-14) y son resistentes a las enfermedades, aunque, sin duda, lo son menos cuando se ven sometidos a una alimentación deficiente, al estrés mental y a contaminantes ambientales.

Complementariedad
Hay quienes siguen haciéndose eco de la advertencia de Pattishall de hace décadas. El mero hecho de encontrar un fármaco que modifique un biomarcador (como un inhibidor de la ECA para reducir la presión arterial) no aborda el quid de la cuestión: primero hay que preguntarse por qué la presión arterial es alta. Si la medicina siguiera funcionando según ese paradigma, los críticos tendrían razón. Pero la comunidad médica ha corregido el rumbo. Hoy en día, está claro que ambos caminos pueden ser útiles: tanto una terapia centrada en los fármacos como un cambio de comportamiento que aborde las causas subyacentes. Hemos avanzado mucho en la comprensión del «todo integrado» y de su relación con la salud. Muy pocos médicos sugerirían hoy en día «Tómate esta pastilla y llámame por la mañana», imaginando que ahí terminaba la historia del mantenimiento de la salud.
Como señala un informe de investigación, «tras la mayor concienciación sobre la importancia del estilo de vida para la prevención de enfermedades, nos encontramos ahora ante un renacimiento de la nutrición —y del estilo de vida en general— también en el ámbito del tratamiento de las enfermedades. En este contexto, el tratamiento de las enfermedades no solo incluye intervenciones en el estilo de vida para mejorar la salud y el bienestar general de los pacientes, sino también estrategias nutricionales para estabilizar o incluso "revertir" el propio proceso de la enfermedad».
Si busca a alguien que esté de acuerdo en que la comida puede ser una especie de medicina, ahí lo tiene: la comunidad médica también lo estaría. Lo que elegimos consumir, tanto mental como físicamente, es muy importante para nuestro bienestar general. Pero esa verdad no niega el valor de la farmacología.
«Aquí hay una dualidad, no una falsa dicotomía. No se trata solo de estilo de vida o medicación. Se trata de un estilo de vida para todos y, para quienes necesitan un beneficio adicional —los de alto riesgo—, la medicación es, sin duda, una opción».
Existe un terreno común; sin embargo, en la práctica, encontrarlo puede resultar difícil, ya que la fricción entre el bando antifármacos y de la naturopatía y los partidarios de la alianza farmacéutica es extrema. En Super Agers: An Evidence-Based Approach to Longevity (Superancianos: un enfoque basado en la evidencia para la longevidad), por ejemplo, el cardiólogo Eric Topol analiza las múltiples variables del estilo de vida en relación con nuestras enfermedades. Topol es director del departamento de Medicina Traslacional de Scripps Research. La medicina traslacional se centra en aplicar los datos y los descubrimientos médicos a la atención del paciente.
«Cuando hablamos de "estilo de vida saludable", normalmente nos referimos a la dieta, el ejercicio, el sueño y el consumo de alcohol, café y tabaco», escribe Topol. Dado que los factores que influyen en nuestra salud van más allá de estos factores comunes, Topol propone ampliar el alcance: «Mi definición, mucho más amplia —estilo de vida+—, añade condiciones ambientales como la exposición a toxicidades, entre ellas, las de la contaminación atmosférica, los microplásticos, los compuestos químicos persistentes, la situación socioeconómica, la soledad y el aislamiento social».
Sin duda, todos estos factores contribuyen de manera significativa a nuestro estado de salud; una lista que, como coincidirían los terapeutas del terreno, incluye los factores principales que alteran el equilibrio corporal. Nuestro objetivo sigue siendo evitar las infecciones a corto plazo y, al alargar la vida, reducir las cargas y las enfermedades propias del envejecimiento: afecciones crónicas como el cáncer, la diabetes, el estrés cardiovascular y el deterioro neurodegenerativo. En muchos casos, intervenir con la terapia adecuada —ya sea un fármaco, una terapia natural con base científica o un cambio en los hábitos de vida— puede prolongar la vida o incluso salvarla.
«La mayoría de la gente, francamente, no se motiva hasta que sabe que hay un objetivo: no contraer esta enfermedad y esto le ayudará a no contraer otras», afirma Topol. Ese objetivo podría suponer un cambio importante en un biomarcador determinado —presión arterial, LDL, PCR o frecuencia cardíaca— que advierta de problemas futuros. «Y vamos a recurrir a otros elementos para ayudar, no solo al estilo de vida», añade Topol. El supermercado, la farmacia y el gimnasio pueden servir como herramientas complementarias.
Vuelta a lo básico
Estamos íntimamente ligados a nuestro propio cuerpo y, por necesidad, nos preocupa profundamente su bienestar. ¿Tomaremos medidas para cuidar nuestra salud? Karen Hacker, directora del Centro Nacional de Prevención de Enfermedades Crónicas y Promoción de la Salud de EE.UU., resume la situación en la que nos encontramos y las decisiones a las que nos enfrentamos: «Al mirar hacia el futuro en lo que respecta a los cambios en el estilo de vida, tendremos que lidiar tanto con los retos que plantea la prevención como con las oportunidades que ofrece la innovación tecnológica. Al mismo tiempo, las crecientes opciones farmacológicas para el tratamiento de la diabetes y la obesidad, por ejemplo, pueden hacer que la prevención resulte menos urgente. Al fin y al cabo, ¿por qué centrarse en los cambios ambientales si se dispone de tratamiento?». El posible dilema es cada vez más real y la tentación de una solución aparentemente fácil puede resultar fuerte.
«Cada vez hay más pruebas que demuestran que [...] especialmente durante las primeras etapas de la enfermedad, los cambios sostenidos en el estilo de vida no son en absoluto inferiores al tratamiento farmacológico y a menudo son aún más eficaces para estabilizar o incluso revertir el trastorno».
Dada la grave situación en la que puede que algunos de nosotros nos encontremos, es posible que necesitemos un medicamento ahora mismo. Pero ¿somos capaces de ver también que lo mejor es intentar evitar esa necesidad por completo? Cuando comprendamos mejor en qué aspectos fracasa y en cuáles triunfa la industria farmacéutica, y si a ello le sumamos un conocimiento más preciso sobre el origen de las afirmaciones contrarias que socavan el consejo médico legítimo, estaremos en condiciones de tomar mejores decisiones en materia de salud.
«Sin prevención —advierte Hacker—, es probable que sigamos viendo en todo el mundo un aumento de las enfermedades crónicas a edades más tempranas y todas las consecuencias derivadas de ese aumento de la morbilidad y de las repercusiones económicas». Esto también supondrá un reto para la medicina del estilo de vida, dada la tendencia del público a buscar soluciones fáciles».
A veces, la «solución fácil» es la única solución accesible. A veces, nuestro «terreno» y sus exposiciones también están fuera de nuestro control. Aun así, sea cual fuere la situación en la que nos encontremos, hay opciones más acertadas y menos acertadas sobre qué hacer a continuación: ¿medicar o no medicar?
Cuando se trata de mejorar nuestra salud, ¿puede la comida ser nuestra medicina? Por supuesto, al igual que el ejercicio, el sueño, la comunidad y los amigos. Una manzana al día puede ayudar a mantener alejado al médico. Pero cuando eso no basta, una estatina o un regulador del GLP-1 —siempre que se receten a la persona adecuada en el momento oportuno— podría ser lo que le mantenga sano. La sabiduría no reside en elegir entre la naturaleza y la ciencia, sino en aprovechar ambas inteligentemente.
El negocio de los medicamentos
No hay duda de que, a lo largo del último siglo, los fármacos han mejorado enormemente nuestra esperanza de vida, nuestro bienestar físico y mental y nuestra salud en general. Pero la atención médica moderna no se basa únicamente en una sustancia química contenida en una pastilla o en una jeringuilla. Depende de una ciencia honesta en los ensayos y pruebas de medicamentos, de médicos que no se vean influidos por los representantes de ventas de medicamentos, y de nuestra propia capacidad para comprender los costes y beneficios de un tratamiento médico concreto.
Este marco puede desmoronarse. Lisa Ratta, una antigua representante de ventas de medicamentos, advierte: «Si un médico le receta un medicamento, pregúntele si es ponente de ese medicamento o del fabricante. Pregúntele si asiste a conferencias con todos los gastos pagados por una empresa concreta. Si es así, huya».
Los medicamentos son productos: se fabrican, se comercializan y se venden. Y a veces se exageran sus beneficios. En Rethinking Medications, Jerry Avorn escribe que, aunque se supone que el deber de las empresas de generar beneficios no debe infringir la ley, «si hay una forma de modificar la ley... entonces eso también pasa a formar parte del trabajo de una empresa».
Avorn insta a los pacientes a ser más proactivos, actuando en dos planos: «el personal: asumir un papel más activo en las decisiones sobre los propios medicamentos; y el político: reformular las políticas que rigen estos ámbitos».
A nivel personal, Avorn sugiere que, para cada medicamento, haga lo siguiente:
• Pregunte al médico que lo receta: «¿Este medicamento tiene fines terapéuticos o preventivos?».
• Pregunte: «¿Cuál es el objetivo de este tratamiento?».
• Pregunte: «¿Cómo sabré cuándo se ha alcanzado este objetivo?».
• Pregunte: «¿Cuáles son los efectos secundarios más importantes?».
• Lleve una «bolsa marrón» con todos sus medicamentos y suplementos actuales —ya sean recetas (de todos sus médicos), medicamentos sin receta, remedios a base de hierbas o suplementos vitamínicos y minerales— a su médico o farmacéutico para que se puedan evitar los efectos secundarios sinérgicos (o de combinación de fármacos) con el nuevo medicamento. No confíe en la IA para detectar combinaciones peligrosas.